Название рассылки - Поддержка студента-медика и молодого врача.
Автор - доктор Яков Рутгайзер, кандидат мед. наук, врач-терапевт, преподаватель терапии
Сообщение №6
Дифференциальный диагноз синдрома воспалительных, дистрофических и дегенеративных изменений миокарда - часть 1
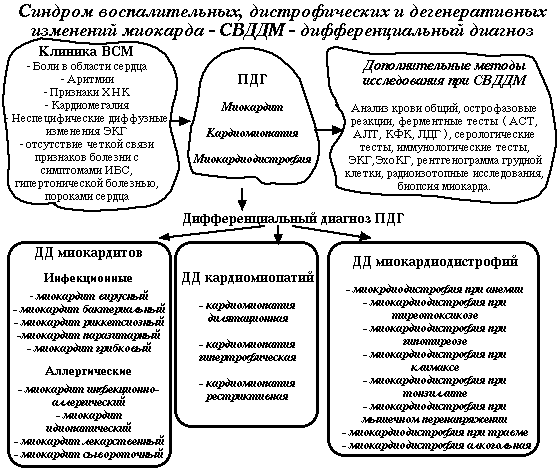
Общая схема дифференциального диагноза СВДДМ представлена на опорном сигнале.

При констатации СВДДМ первичными диагностическими гипотезами (ПДГ) являются предположения о трех группах патологических процессов - миокардиты, миокардиодистрофии и кардиомиопатии. После проведения необходимых дополнительных методов исследования дифференциальный диагноз проводится в этих трех группах.
Дополнительные исследования при СВДДМ. Анализы крови общий, острофазовые реакции (С-реактивный белок, фибриноген, сиаловые кислоты) необходимы для подтверждения воспалительного компонента патологического процесса в миокарде. Ферментные тесты (активность АСТ, АЛТ, КФК, ЛДГ) будут свидетельствовать о некрозе кардиомицитов, который наблюдается при тяжелых формах миокардитов. Серологические тесты - определение титра противовирусных, антибактериальных антител, тесты с грибковыми и паразитарными диагностикумами позволяют установить этиологию миокардитов. Иммунологические тесты - оценка клеточного и гуморального иммунитета, обнаружение специфических антимиокардиальных антител расшифровывают некоторые звенья патогенеза, главным образом, миокардита. Изменения ЭКГ неспецифичны, но могут помочь в дифференциальной диагностике ИБС. Данные ЭхоКГ имеют решающее значение в диагностике кардиомиопатий, разграничении их основных форм, исключении пороков сердца; а также в оценке сократительной способности миокарда. Рентгенологические методы менее информативны. Из радиоизотопных методов определенное значение в диагностике миокардита имеют сцинтиграфия с радиоактивным галлием-67. Галлий накапливается в воспалительных инфильтратах, и появляются "горячие очаги" на сцинтиграмах сердца. Биопсия миокарда применяется в неясных случаях для дифференциального диагноза тяжелых форм миокардита и кардиомиопатии.
В настоящем сообщении речь пойдет о дифференциальной диагностике воспалительных заболеваний миокарда - миокардитах.
Дифференциальная диагностика проводится в два этапа - вначале устанавливается диагноз воспалительного процесса в миокарде, затем по мере возможности верифицируется этиология патологического процесса.
Диагностические критерии миокардита
. Жалобы. Боли в области сердца, длительные, ноющие или колющие, различные по интенсивности, с трудом купируются анальгетиками; не помогают коронароактивные препараты. Одышка, усиливающаяся при нагрузке; отеки на ногах; боли в правом подреберье. Кроме того, больные жалуются на повышение температуры, слабость, потливость, сердцебиение. Анамнез. Имеются указания на появление жалоб на фоне или вскоре после перенесенного гриппа, ОРЗ, бактериальной инфекции (дифтерия, пневмония), после введения лечебной сыворотки, приема некоторых лекарств. Данные физического обследования. Пульс учащается, часто неритмичный, малого наполнения. АД умеренно снижено. Верхушечный толчок ослабевает. Границы относительной тупости сердца умеренно расширены в обе стороны. Ослабевают I и часто II тоны, может быть ритм галопа; на верхушке нередко выслушивается функциональный систолический шум. Выявляются признаки хронической недостаточности кровообращения - цианоз, отеки, увеличение печени. Данные лабораторных и инструментальных исследований. При исследовании крови может определяться лейкоцитоз, нейтрофилез, ускорение СОЭ; изменение острофазовых реакций - повышение содержание фибриногена, сиаловых кислот, появляется С-реактивный белок, увеличивается содержание a - и g - глобулинов. Повышается активность ферментов - суммарное ЛДГ, ее кардиальных изоферментов (ЛДГ1>ЛДГ2), КФК, особенно фракция МВ-КФК, реже АСТ и АЛТ. Изменяются иммунологические показатели - снижается содержание Т-лимфоцитов, увеличивается содержание иммуноглобулинов А и Б, циркулирующих иммунных комплексов. ЭКГ - различные нарушения ритма, "неспецифические" диффузные изменения - снижение вольтажа зубцов, сглаженный и отрицательный Т. ЭхоКГ - дилятация различных отделов сердца, гипокинезия миокарда, чаще диффузная; уменьшение фракции выброса. Рентгеноскопия грудной клетки - может быть выявлено увеличение размеров сердца.Указанные диагностические критерии характерны для среднетяжелых и тяжелых форм миокардитов; очаговые и легкие формы дают более стертую клиническую картину СВДДМ. Решающим обстоятельством для констатации миокардита, как причины СВДДМ являются сочетание признаков синдрома с симптомами воспаления и указаниями в анамнезе на возможную причину миокардита. В тяжелых клинических ситуациях проводят биопсию миокарда.
Различные этиологические формы миокардитов имеют свои особенности.
Миокардит вирусный. Миокардит может осложнять течение многих вирусных инфекций: Коксаки, ЕСНО, грипп, полиомиелит, корь, инфекционный гепатит, инфекционный мононуклеоз, вирусный энцефалит, желтая лихорадка, простой герпес. Основным обстоятельством, позволяющим заподозрить вирусный миокардит, является возникновение признаков изолированного поражения миокарда на фоне вирусной инфекции. При этом клиническая картина может широко варьировать от бессимптомного течения, когда выявляются лишь некоторые изменения на ЭКГ до развернутой картины синдрома воспалительных, дистрофических и дегенеративных изменений миокарда с выраженным болевым синдромом, сердечной недостаточностью и тяжелыми нарушениями ритма и проводимости. Верификация диагноза трудна, в основном она основывается на обнаружении вируса, а также на нарастании титра антивирусных антител в парных сыворотках.
Вирусы Коксаки и ЕСНО относятся к семейству энтеровирусов, они особенно тропны к ткани сердца, по некоторым данным являются причиной до 80% миокардитов. Особенностью вирусного миокардита, вызванного вирусом Коксаки, является сочетание поражения миокарда и перикарда; а также с такими проявлениями вирусной инфекции, как энцефалит, асептический менингит, признаками ОРЗ, желудочно-кишечными расстройствами, иногда артралгиями, орхитом, панкреатитом. Чаще всего миокардит протекает остро и выздоровление наступает в течение 2-4 недель, но описывается переход в хроническую форму. По течению различают легкое, средней тяжести и тяжелое течение. Вирусная этиология миокардита доказывается выделением вирусов Коксаки и ЕСНО из смывов глотки, прямой кишки, из фекалий, плевральной жидкости. Диагноз может быть подтвержден четырехкратным или более повышением титра нейтрализующих антител при сравнении парных сывороток. Этот метод очень труден из-за большого количества серотипов вирусов Коксаки и ЕСНО.
Диагноз гриппозного миокардита чаще ставится в период эпидемических вспышек заболевания. Обычно в конце первой - начале второй недели болезни, когда у больного уменьшаются признаки интоксикации, респираторных нарушений, появляется субфебрильная температура, одышка, боли в области сердца. "Неспецифические" диффузные изменения на ЭКГ позволяют предположить диагноз миокардита. Чаще всего это легкие формы болезни, но могут быть и выраженные проявления - тяжелая одышка, отеки, гепатомегалия, атрио-вентрикулярные блокады, преходящие блокады ножек пучка Гиса. Из инструментальных методов информативны ЭКГ и ЭхоКГ; энзимологические тесты чаще всего не изменены. Этиологический диагноз устанавливается путем выделения вируса из глотки и носа, а также с помощью серологических методов.
Миокардит бактериальный. Может развиваться при многих бактериальных заболеваниях - дифтерии, брюшном тифе, туберкулезе, менингококковой инфекции, скарлатине, бруцеллезе. Диагностика этого заболевания, протекающего как осложнение инфекционного процесса, нетрудна при выраженной клинике поражения миокарда, легкие же формы часто просматриваются.
По данным разных исследований дифтерия осложняется миокардитом от 25 до 75% случаев заболевания. Поражения миокарда обусловлено циркулирующим в крови дифтерийным токсином. Симптомы миокардита могут появиться уже на первой неделе заболевания. Чаще всего это различного вида нарушения ритма и проводимости - экстрасистолия, синусовая аритмия, фибрилляция предсердий, синоаурикулярные, атрио-вентрикулярные блокады. Нарушения ритма хорошо документируются при динамическом ЭКГ-исследовании. Выраженная сердечная недостаточность развивается реже, при этом вначале появляются признаки правожелудочковой недостаточности - боли в правом подреберье, гепатомегалия, отеки. Дифтерийный миокардит характеризуется подострым течением и может приобрести характер хронического. Нередко после выздоровления остаются стойкие нарушения ритма как проявление миокардитического кардиосклероза.
Особенностью развития миокардита при брюшном тифе является возможность двух форм заболевания. Миокардит может развиться на фоне заболевания - обычно на 2 неделе и усиливаться в течение 3 и 4 недель. Отмечается умеренный болевой синдром, тахикардия в противоположность относительной брадикардии, столь характерный для брюшного тифа, увеличение размеров сердца, глухость тонов, появление систолического шума относительной митральной недостаточности; "неспецифические" изменения ЭКГ. Аритмии наблюдаются редко. После выздоровления, прекращения лихорадки, через 1-2 недели возникает постинфекционный миокардит, вторая разновидность поражения миокарда. Наблюдается тахикардия, сердцебиение, одышка, отеки, гепатомегалия. Все эти явления держатся от двух недель до двух месяцев и большей частью постепенно проходят.
Миокардит риккетсиозный. Для риккетсиозов - сыпного тифа, болезни Брилла, Ку-лихорадки, лихорадки цуцугамуши, пятнистой лихорадки скалистых гор - характерен интерстициальный миокардит, который часто протекает незаметно, но иногда обуславливает выраженные клинические симптомы, характерные для СВДДМ. Практически всегда при этом выявляются диффузные изменения на ЭКГ, реже аритмии.
Миокардиты паразитарные. В клиническом плане здесь наиболее значимы миокардит при трихинелезе и болезни Шагаса.
Трихинелез вызывается глистами нематодами Trichinella spiralis. Человек заражается при употреблении мяса, содержащего инкапсулированные личинки трихинелл. В период развития взрослых паразитов в тонкой кишке помимо признаков интоксикации наблюдаются поносы; на стадии тканевой миграции личинок в клинике доминируют лихорадка, миозиты, периорбитальный отек, лейкоцитоз с эозинофилией (!). Признаки миокардита обнаруживаются также на этой стадии, на второй - третьей неделе заболевания. Чаще всего они проявляются изменениями на ЭКГ ( снижение ST, уплощение или отрицательный T в большинстве отведений). В тяжелых случаях наблюдается тахикардия и развернутая клиника застойной сердечной недостаточности. Верификация диагноза основывается на постановке кожной реакции с личиночным антигеном, серологических тестах. Самый точный метод - биопсия дельтовидной или икроножной мышцы и обнаружение в них личинок трихинелл.
Болезнь Шагаса ( американский трипаносомоз) - инфекция, распространенная в странах Южной Америки, вызывается трипаносомами, характеризуется длительным латентным периодом, острым, часто бессимптомным течением и последующим развитием хронического миокардита. Миокардит проявляется болями в области сердца, аритмиями и застойной сердечной недостаточностью, чаще правожелудочковой или бивентрикулярной. Бывают тромбоэмболические осложнения. Диагностика основана на данных эпидемиологического анамнеза (миграция из стран Южной Америки), обнаружение трипаносом у больного в крови и результатов серологических тестов.
Миокардит грибковый. Поражение миокарда могут быть при таких грибковых заболеваниях как актиномикоз, аспергилез, кокцидиомикоз. Клиника миокардита неяркая, чаще всего затушевывается признаками перикардита. О наличии миокардита судят по данным динамического ЭКГ- исследования, когда выявляются аритмии и диффузные мышечные изменения.
Миокардит может быть одним из весьма серьезных проявлений лекарственной болезни. В основе развития миокардита лежит аллергическая реакция на вводимый лекарственный препарат. Миокардиты могут возникать как при развернутых формах лекарственной болезни замедленного типа, так и при немедленных формах типа анафилактического шока. Наиболее частыми причинами развития лекарственной болезни является применение антибиотиков, особенно пеницилина, сульфаниламидов, противовоспалительных препаратов. Клинически лекарственный миокардит проявляется обычно признаками правожелудочковой или бивентрикулярной недостаточности, тахикардией, реже аритмиями. На ЭКГ - диффузные мышечные изменения. В пользу лекарственного генеза миокардита свидетельствуют ряд обстоятельств - возникновение признаков миокардита через 7-12 дней после начала лечения лекарственным препаратом, сочетание с кожными высыпаниями, лимфоаденопатией, болями в суставах, лихорадкой, относительно быстрая положительная клиническая и ЭКГ-динамика после отмены подозреваемого препарата. Диагностика лекарственного миокардита, как и всей лекарственной болезни основывается на данных анамнеза, элиминационных пробах и специфических аллергических тестах.
Миокардит является одним из проявлений сывороточной болезни - аллергической реакции на введение любой из лечебных сывороток (противодифтерийной, против бешенства). Синдром сывороточной болезни может развиться и при повышенной чувствительности к другим лекарствам. Симптомы болезни возникают через 7-12 дней после введения сыворотки. Вначале появляется краснота, зуд, жжение в месте инъекции, затем повышается температура, увеличиваются лимфатические узлы, появляются боли в суставах, высыпания на коже. В крови определяется лейкоцитоз, эозинофилия, в моче незначительная протеинурия. На этом фоне у части больных выявляется тахикардия, диффузные мышечные изменения на ЭКГ, экстрасистолия, преходящие атрио-вентрикулярные блокады или блокады ножек пучка Гиса. Очень редко развивается сердечная недостаточность. Наличие такого рода симптомов позволяет поставить диагноз миокардита. Прогноз у большинства больных благоприятный.
Идиопатический миокардит (типа Абрамова-Фидлера). В отечественной литературе эта форма миокардита, само название которого говорит о нераскрытой пока причине заболевания, называется по авторам миокардитом Абрамова-Фидлера. Внимательный просмотр аппаратов этих авторов и протоколов аутопсий пациентов позволили некоторым исследователям высказать мнение, что Абрамовым описана дилятационная кардиомиопатия, а Фидлером - тяжелый диффузный миокардит. Клинически идиопатический миокардит проявляется всеми тремя группами признаков синдрома воспалительных, дистрофических и дегенеративных изменений миокарда - болями в области сердца, стойкими и серьезными нарушениями ритма и проводимости, выраженными проявлениями бивентрикулярной сердечной недостаточности. Особенностью болевого синдрома является появление болей типа стенокардитических из-за развития коронариита. Иногда одновременно выявляются очаговые изменения на ЭКГ. Такого рода варианты миокардита требуют диференциального диагноза с ИБС. Весьма часто при идиопатических миокардитах развивается тромбоэмболический синдром. Клинические и лабораторные признаки воспаления при идиопатическом, миокардите особенно при подостром и хроническом течении выражены слабо. В этих случаях возникает необходимость диференциального диагноза с дилятационной кардиомиопатией. Здесь могут помочь радиоизотопные исследования с радиоактивным галлием-67, который при сцинтиграфии накапливается в участках воспаления миокарда. Такую же картину можно получить, проводя сцинтиграфию с моноклональными антителами к миозину, меченному радиоактивным индием -111. Во многих случаях решающим методом исследования может быть только биопсия миокарда. Для миокардита характерны очаги некроза или выраженная дегенерации кардиомиоцитов, вокруг которых располагаются воспалительные лимфоцитарные инфильтраты.
В следующем сообщении речь пойдет о дифференциальной диагностике миокардиодистрофий.