Дифференциальный диагноз лимфаденопатий опухолевой
природы
Лимфогранулематоз (болезнь Ходжкина) – дифференцирующие
признаки
- Регионарное или генерализованное увеличение периферических лимфоузлов,
чаще шейных или надключичных, реже паховых и миндалин. Увеличение может
быть значительным, узлы плотные, спаяны в пакеты между собой, с кожей не
спаяны, как правило, безболезненны, вначале подвижны, а затем по мере
роста подвижность их уменьшается.
- Нередко рентгенологически выявляется
увеличение узлов средостения, что сочетается иногда с признаками сдавления
органов средостения.
- Более или менее характерным признаком является
лихорадка неправильного типа или волнообразная.
- Кожный зуд у больных встречается нечасто, но
симптом имеет большое диагностическое значение, поскольку не
сопровождается каким-либо кожными проявлениями.
- Признаками интоксикации является ухудшение
общего состояния, ночные поты.
- Анализ крови - ускорение СОЭ, лейкоцитоз,
лимфоцитопения, реже эозинофилия.
- Увеличена активность щелочной фосфатазы.
- Решающий метод диагностики - биопсия
пораженных лимфоузлов и их гистологическое исследование. Диагноз считается
достоверным при обнаружении в биоптатах клеток Березовского-Штернберга.
Одновременно устанавливается гистологический вариант ЛГМ, что имеет
определенное значение для прогноза и выбора метода терапии.
Диагностические критерии стадий лимфогранулематоза
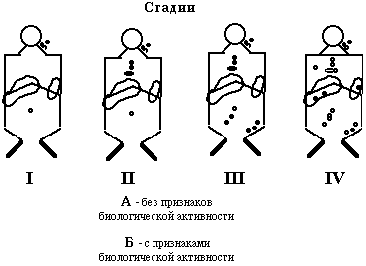
Выделяют четыре стадии процесса
(см. рисунок).
I
стадия - локализованная - поражены 1-2 группы расположенных рядом лимфоузлов.
II
стадия - регионарная - поражены 2-3 несмежные группы лимфоузлов, но по одну
сторону диафрагмы.
III
стадия - генерализованная - поражение групп лимфоузлов по обе стороны от
диафрагмы, селезенка.
IV
стадия - диссеминированная - помимо лимфоузлов поражены внутренние органы -
печень, легкие, плевра и т.д.
Каждая
стадия подразделяется на две подгруппы:
А
- отсутствие симптомов биологической активности.
Б -
имеются признаки биологической активности - лихорадка, кожный зуд, ночные поты,
похудание, лейкоцитоз.
Неходжскинские лимфомы (НХЛ) – дифференцирующие
признаки
·
Появление где-либо плотной опухоли, не приносящей
беспокойства больному.
·
Появлению опухоли могут предшествовать признаки
интоксикации, аутоиммунной гемолитической анемии, васкулита с изменениями кожи,
высыпаний на коже типа экземы. Появление синдрома сдавления венозных или
лимфатических сосудов (например, синдрома верхней полой вены).
·
Более частое, чем при лимфогранулематозе,
экстранодальное поражение – желудок, легкие, печень, кожа.
·
Цитопения может свидетельствовать о поражении
костного мозга.
·
Обнаружение опухолевого образования в брюшной полости
и признаки кишечной непроходимости характерны для лимфомы Беркита.
·
Спленомегалия.
·
Решающий метод – биопсия опухолевого образования,
увеличенного лимфоузла.
Гистологическое исследование биопсионного материала
позволяет не только подтвердить диагноз лимфомы, но и установить степень ее
злокачественности согласно «Рабочей формулировки лимфом, 1982).
Низкая степень злокачественности.
·
Злокачественная лимфома из малых лимфоцитов.
·
Фолликулярная злокачественная лимфома преимущественно
из малых клеток с расщепленными
ядрами.
·
Фолликулярная злокачественная лимфома из смешанных -
малых с расщепленными клетками и больших клеток
Промежуточная степень злокачественности.
·
Фолликулярная злокачественная форма из больших
клеток.
·
Диффузная злокачественная лимфома из малых клеток с
расщепленными ядрами.
·
Диффузная злокачественная лимфома из смешанных, малых
и больших клеток диффузная
злокачественная лимфома из больших клеток.
Высокая степень злокачественности.
·
Иммунобластная злокачественная лимфома из больших
клеток.
·
Лимфобластная злокачественная лимфома.
·
Злокачественная лимфома из малых клеток с
нерасщепленными ядрами
Другие.
·
Смешанные злокачественные лимфомы.
·
Грибовидные микозы.
·
Экстрамедуллярная лимфоцитома.
Диагностические критерии стадий неходжскинских лимфом
те же, что и при лимфогранулематозе.
Хронический лимфатический лейкоз (ХЛЛ) –
дифференцирующие признаки
·
Заболевание развивается чаще всего у людей пожилого
возраста.
·
Начало постепенное, медленное, иногда диагноз
ставится случайно после исследования крови.
·
Лимфоузлы увеличиваются сразу в 3-4 областях, чаще
всего в шейной, подмышечной, паховой, они мягкой или тестоватой консистенции,
не спаяны между собой и кожей, подвижные, безболезненные.
·
Часто развивается спленомегалия.
·
Характерной особенностью клинического течения ХЛЛ
является развитие вторичных инфекционных осложнений вследствие снижения
иммунологической толерантности -
рецидивирующие пневмонии, инфекции мочевых путей, абсцессы.
·
Типичным также является развитие тяжелой аутоиммунной
гемолитической анемии.
·
Анализ крови – практически позволяет сразу поставить
диагноз - выявляется гиперлейкоцитоз, абсолютный и относительный лимфоцитоз,
лимфоциты составляют 80-90% всех форменных элементов.
·
Исследование костного мозга - выявляется увеличение
процента зрелых лимфоцитов вплоть до тотальной метаплазии костного мозга
лимфоцитами.
Острый лейкоз – дифференцирующие признаки
·
Для лимфопролиферативного синдрома характерна
генерализованная лимфаденопатия, лимфоузлы увеличиваются умеренно, они плотные,
безболезненные.
·
Анализ крови - наиболее характерным является увеличение
числа лейкоцитов
(лейкемическая форма), реже наблюдается их уменьшение ( алейкемическая
форма), в периферической крови выявляются бластные клетки , наряду с этим резко
уменьшается количество зрелых гранулоцитов ( т.н. лейкемический провал), в ряде
случаев бластные элементы в периферической крови на каких-то этапах заболевания
не обнаруживаются. В развернутой стадии процесса определяется анемия,
тромбоцитопения, гранулоцитопения.
·
Решающий метод диагностики - исследование костного
мозга. В нем преобладают бластные клетки. Степень инфильтрации бластными
элементами может быть разная - от 10-20% до тотальной бластной трансформации.
Нормальные ростки кроветворения угнетены.
Метастазы опухолей в лимфатические узлы –
дифференцирующие признаки
·
Метастазы обычно бывают в одиночные лимфоузлы или
узлы одной группы.
·
Лимфоузлы различной величины, очень плотные и
безболезненные, неподвижные или умеренно подвижные.
·
При увеличении шейных лимфоузлов первичная опухоль
чаще обнаруживается в области зева.
·
В подмышечные лимфоузлы метастазирует рак молочной
железы.
·
При обнаружении плотного лимфоузла в левой
надключичной области наиболее вероятен рак желудка (вирховский метастаз).
·
Метастазы в паховые лимфоузлы наблюдаются при раке
мочеполовых органов.