Лечение
бронхиальной астмы
Представлена общая схема лечения бронхиальной астмы, основанная на
рекомендациях Международного Института здоровья в 1992 году и дополненных в
1997 году. Большое значение в этой программе уделено вопросам обучения
пациентов и активного вовлечения их в
процесс лечения.
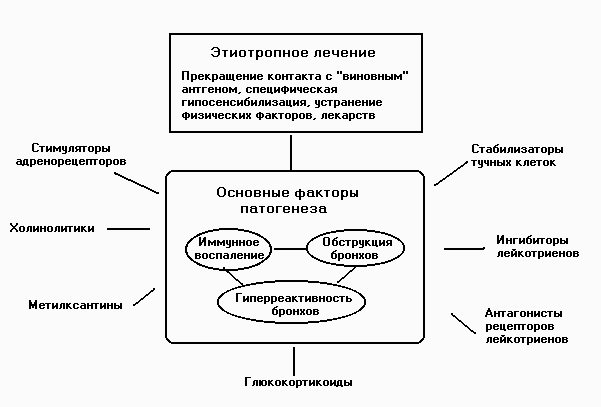
Этиотропное
лечение
бронхиальной астмы в большей части случаев затруднено, однако у ряда больных
несомненно дает очень хорошие результаты. Если удается обнаружить «виновный»
антиген у больных астмой и прекратить контакт больного с ним, то практически
можно ожидать полного выздоровления. Улучшают состояние больных проведение
гипосенсибилизации с выявленным антигеном или наиболее частыми антигенами,
вызывающими астму.
Тем не менее основным направлением в лечении астмы является патогенетическая
терапия. Три фактора признаются в настоящее время ведущими для бронхиальной
астмы. 1) Иммунное воспаление слизистой бронхов вследствие активации клеточных
элементов слизистой – эозинофилов, нейтрофилов, тучных клеток и лейкотриенов,
осуществляющих взаимодействие между этими клетками. 2) Бронхиальная обструкция,
в основе которой лежат три механизма – бронхоспазм, отек слизистой и увеличение
вязкости мокроты. 3) Гиперреактивность бронхов, выражаюшееся в их повышенной
готовности к бронхоспазму, неадекватной реакции на эндогенные и экзогенные
раздражители. Все три фактора взаимосвязаны и взаимообусловлены.
Механизм
действия основных групп лекарственных препаратов, обладающих бронхорасширяющим
и противовоспалительным действием представлен на схеме.
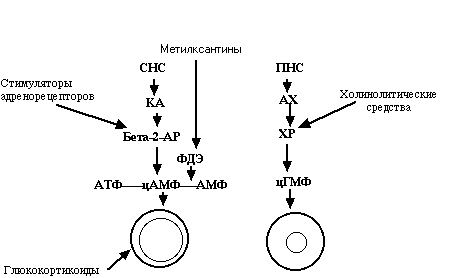
Как известно просвет бронхов регулируется симпатической (СНС) и
парасиматической (ПНС) системами. Катехоламины (КА) воздействуют на
бета-2-рецепторы бронхов и через вторичный мессенджер цФМФ вызывают расширение
их просвета. Ацетилхолин (АХ) воздействует на холинорецепторы бронхов и черех
вторичный мессенджер цГМФ способствует сужению просвета бронхов. При
бонхиальной астме наблюдается дисбаланс нервных влияний, имеется
функциональная, а в ряде случаев и органическая блокада бета-2-рецепторов,
которая усугубляется медиаторами анафилаксии. Последние вызывают утолщение и
отек слизистой, изменяют реологические свойства мкороты.
Стимуляторы адренорецепторов - это
средства, по своему действию похожие на вещества, выделяющиеся в окончаниях
симпатических нервов - адреналина и норадреналина, которые вызывают расширение
бронхов. Сейчас в качестве бронхолитиков в основном используются избирательные
(селективные – бета-2-агонисты) симпатомиметики, поскольку они в меньшей
степени вызывают изменения со стороны сердечно-сосудистой системы. При этом
выделяют симпатомиметики короткого действия, они купируют приступы бронхиальной
астмы, но действуют в течение короткого времени. Есть симпатомиметики
длительного действия, которые применяются для предупреждения приступов астмы.
К бета-2 агонистам короткого действия относятся: сальбутамол (аэролин,
вентолин, вольмакс); тербуталин (брикалин, тербулин). Для снятия приступов
астмы эти препараты выпускаются в аэрозольных баллончиках и применяются путем
ингаляций. Рекомендуется при приступе астмы вдыхать 2 дозы препарата, в течение
суток количество доз не должно быть более 8-10. Эффективность препаратов примерно
одинакова, но разным больным лучше помогает одно из лекарственных средств, его
подбирают в процессе лечения. Селективные симпатомиметики выпускаются также в
виде таблеток и раствора для инъекций. Таблетки принимают для предупреждения
приступов астмы. Препараты в инъекциях вводят во время приступа, если
ингаляционные препараты не помогают.
Бета-2 агонисты длительного действия - сальметерол (серевент),
формотерол (оксис, форадил) - действуют в течение 12 часов, выпускаются в
аэрозолях или порошках, но также для ингаляций. Применяются для предупреждения
приступов удушья.
Побочные действия
симпатомиметиков - сердцебиение, появление нарушений сердечного ритма.
Холинолитические
средства препятствуют действию ацетилхолина, который суживает бронхи. Применяется
ипратропиум бромид (аповент, аэровент), выпускается также в аэрозольных
баллончиках. Для снятия приступа астмы менее эффективен, чем селективные
сипатомиметики, но некоторым больных помогает хорошо. Может применяться также
для предупреждения приступов астмы, а также у больных бронхитом с длительным
сужением бронхов.
Побочные действия -
сухость во рту, тошнота, кашель, сердцебиение.
Метилксантины - группа лекарственных средств,
которые расширяют бронхи, действуя на уровне самой мышечной клетки бронхов. Традиционно
механизм бронхолитического действия данной группы препаратов связывают с
ингибированием фосфодиэстеразы, накоплением в связи с этим в слизистой бронхов
цАМФ, который приводит к устранению бронхиальной обструкции. Более
аргументирована в современных условиях точка зрения, что теофиллин блокирует
аленозиновые рецепторы и устраняется,
таким образом, бронхосуживающее влияние аденозина.
Метилксантины разделяются на препараты короткого действия: теофиллин,
эуфиллин и длительного действия: теопэк, теолонг, теодур, ретафиллин,
аминофиллин-ретард, филотеллин-ретард. Препараты короткого действия
применяются в основном для купирования приступов удушья и в меньшей степени для
их предупреждения. Наиболее эффективно введение эуфиллина в/в по 10 мл 2,4%
раствора 1-2-3 раза в день. Теофиллин применяется перорально, ректально.
Эуфиллин перорально усваивается плохо, кроме того, он вызывает диспептические
расстройства и обладает ульцерогенным действием. Целесообразно применение перорально
состава под названием эликсофиллин (раствор эуфиллина или теофиллина в спирте).
Пропись этого состава следующая: Sp. vini 96o - 30.0, eufillini
-0.8, aque dest. ad 120.0 -- по 1-2 ст.
ложки при приступе удушья. Препараты пролонгированного действия применяются для
предупреждения приступов бронхиальной астмы, при хроническом обструктивном
бронхите. Суточная доза принимается в два приема, рекомендуется постепенное
повышение доз: 1-3 дни лечения 400мг/сутки; 4-6 дни - 600мг/сутки; 7-9 дни 800
мг/сутки.
Побочные действия -
тошнота, сердцебиение, тремор, головная боль, головокружение, бессоница,
ульцерогенный эффект.
Глюкокортикоиды в качестве бронхорасширяющих
средств используются для в/в введения и перорально (системное действие), а
также в аэрозолях или дисках для ингаляций (местное действие). Таким образом
пытаются уменьшить их системное неблагоприятное действие и усилить местное
влияние на просвет бронхов. Глюкокортикоиды действуют в основном путем снятия
отека и воспаления слизистой бронхов. Основные препараты для ингаляционного
применения - беклометазон, бекотид, будесонид, флексотид. Основная
опасность при применении этих форм гормонов - развитие грибковых поражений,
хотя встречается это крайне редко.
Стабилизаторы мембран тучных клеток
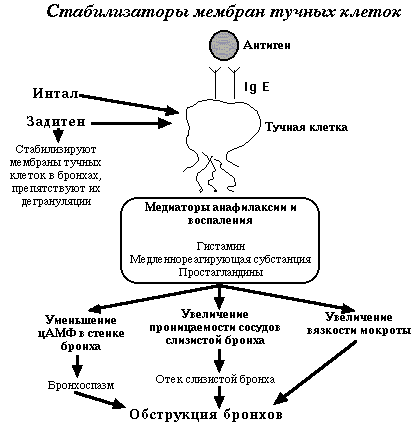
Препараты этой группы стабилизуют мембраны тучных клеток слизистой бронхов,
препятствуют их дегарнуляции и выделению медиаторов анафилаксии и воспаления –
гистамина, простагландинов, медленнореагирующей субстанции. Таким образом
предупреждается развитие бронхоспазма, отека слиизстой бронхов. Препараты: кромолин
(интал), недокромил (тилад), кетотифен (задитен). Интал плохо всасывается в
желудочно-кишечном тракте, поэтому применяется ингаляционно (порошок 20 мг из капсулы заряжается в специальный
ингалятор спинхайлер) 4 раза в день. Применяется для предупреждения приступов
бронхиальной астмы или приступов удушья при обструктивном бронхите в фазу
ремиссии или выхода из обострения. По тем же показаниям применяется кетотифен
(задитен), который хорошо всасывается и дается в таблетках по 1 мг 2 раза в
день.
Побочные действия
интала развиваются редко - сухость во рту, легкий бронхоспазм во время приема.
У кетотифена эти явления более часты.
Ингибиторы лейкотриенов
Относительно новая группа лекарственных средств. Они уменьшают акивность
лейкотриенов в слизистой бронхов, уменьшается пролиферация и активность
нейтрофилов и эозинофиллов, их адгезивность. Уменьшается проницаемость
капилляров и тонус гладкой мускулатуры. Препарат – зилейтон (зифло) по
600 мг в сутки парентерально.
Антагонисты рецепторов лейкотриенов
Селективно блокируют рецепторы лейкотриенов и, таким образом, уменьшают
воспалительный процесс в слизистой бронхов. Препараты: монтелукаст(сингулар)
и цафирлукаст (акколат).
Лечение бронхиальной астмы имеет два направления –
купирование приступов и терапия, направленная на предупреждение приступов.
Купирование приступа
Препараты I ряда:
·
Аэрозоли бета-симпатомиметиков и
холинолитиков
·
Теофедрин
·
Эликсофиллин
Препараты II ряда:
·
Инъекции адреналина, эфедрина,
эуфиллина
Препараты III ряда:
·
Глюкортикоиды в/в
Чаще всего для купирования приступа применяются селективные
бета-2-агонисты, однако в ряде случаев приходится прибегать и к другим
лекарственным средствам.
Длительное лечение бронхиальной астмы в настоящее время
рекомендуется в зависимости от тяжести течения согласно международным
рекомендациям.
Шаг 1 - легкая степень тяжести. легкие
приступы < 1-2 раз в неделю, ночная астма < 1-2 раз в месяц,
бессимптомный промежуток между приступами, ОФВ1 > 80% Д. Ингаляционные
бета-2-агонисты короткого действия, применяющиеся по требованию; те же
препараты + интал перед нагрузкой или возможном контакте с антигеном.
Шаг 2 - средняя степень тяжести. Приступы
> 1-2 раз в неделю, ночная астма > 2 раз в месяц, приступы нарушают сон и
физическую активность, ОФВ1 60-70%Д. Ежедневное использование ингаляционных
противовоспалительных препаратов - интала или ингаляционных глюкокортикоидов;
ингаляционные бета-2-агонисты короткого действия по требованию, но не чаще 3-4
раз в день.
Шаг 3 - средняя степень тяжести. Приступы
ежедневные, ночная астма > 2 раз в месяц, приступы нарушают сон и физическую
активность, ОФВ1 60-70%Д. Ингаляционные глюкортикоиды постоянно;
пролонгированные препараты теофиллина, пероральные или ингаляционные
бета-2-агонисты длительного действия; ингаляционные холинолитики; ингаляционные
бета-2-агонисты короткого действия по требованию.
Шаг 4 - тяжелая степень.
Глюкокортикоиды ингаляционные или пероральные; пролонгированные формы
теофиллина, симпатомиметиков, холинолитиков; ингаляционные бета-2-агонисты
ингаляционные по требованию.
Нередко при бронхиальной астме хороший эффект дают природные и физические
лечебные факторы (см. общую схему).

Ряду больных с очень тяжелыми формами астмы, частыми приступами помогает
смена климата. Особенно это касается больных, которые живут в Северных районах
с неустойчивым влажным климатом. Переезд на постоянное место жительства в
районы с более теплым климатом нередко дает стойкий положительный эффект.
Больным астмой помогает лечение на климатических курортах с приморским
сухим и горным климатом. Есть санатории в горах, где практикуется лечение в
пещерах с особым микроклиматом. В настоящее время создаются специальные
комплексы, где такого рода климат пещер создается искусственно (спелеотерапия).
В ряде случаев поразительный положительный эффект оказывает иглорефлексотерапия.
Причем введение игл в определенные точки помогает снимать приступы удушья, а
курсовое лечение позволяет значительно уменьшать частоту приступов и облегчать
их.
При ухудшении состояния больных, учащении приступов применяют различного
рода ингаляции, чаще всего с бронхорасширяющими лекарствами. В последние годы
широко применяется при астме лазерная терапия и магнитолазерное облучение.